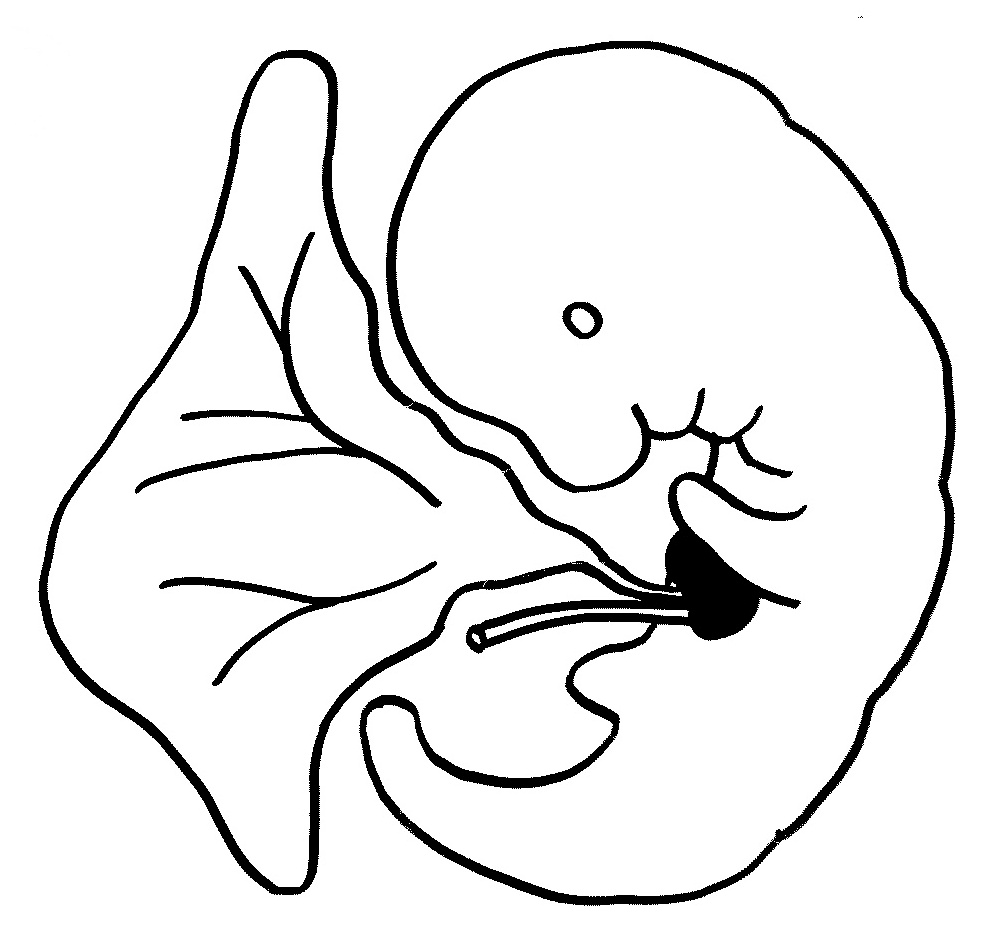
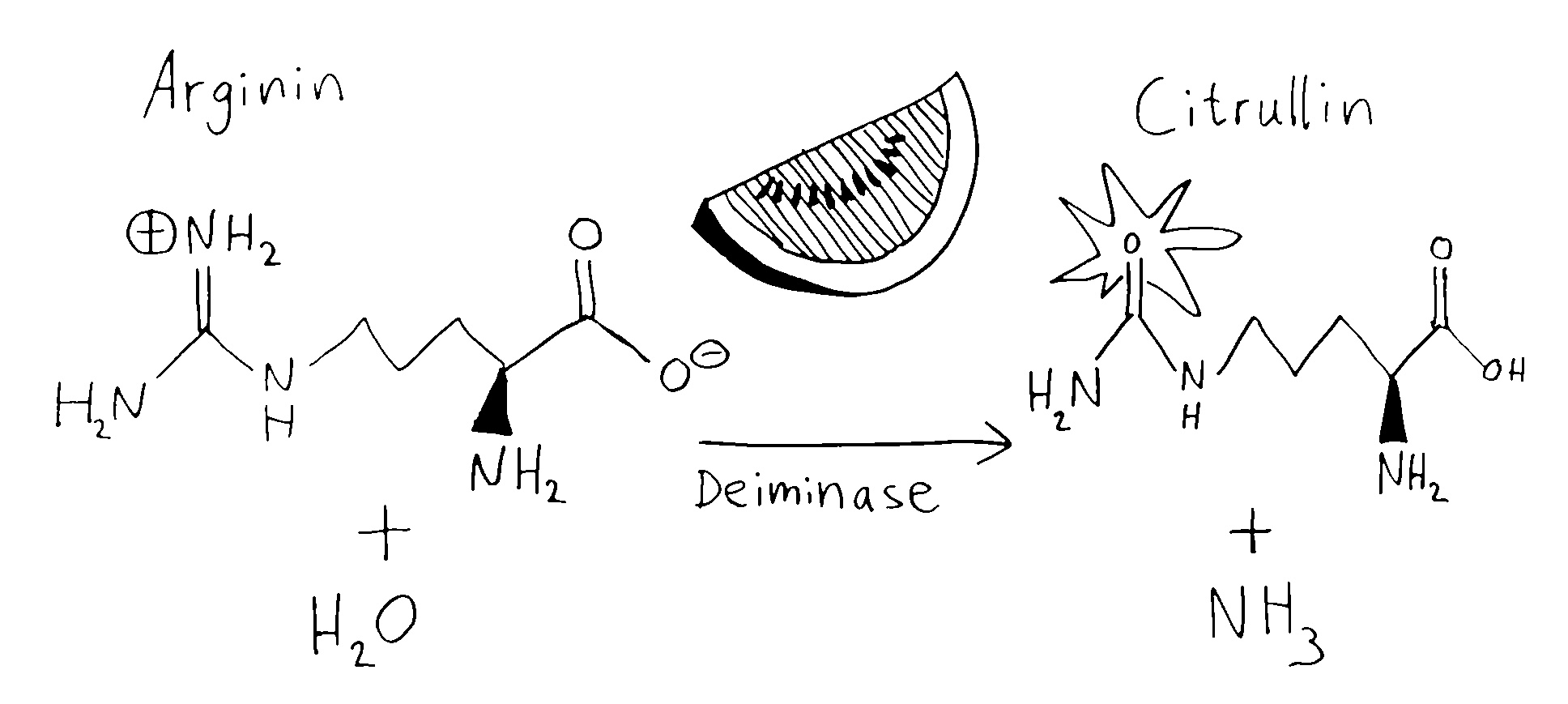
Säugetier-Embryonen ernähren sich anfangs von Dotter. Aus dem Dottersack – hier links – wandern auch Makrophagen-Vorläufer in den Embryo ein, solange es noch kein Knochenmark gibt.
Sie dürfen diese Zeichnung gerne in Folien etc. übernehmen, sofern Sie die Quelle angeben: Dr. Andrea Kamphuis, https://autoimmunbuch.de